Fleisch und Gesundheit: Ein Blick hinter die Schlagzeilen
Anfang Oktober 2019 sorgte eine Ernährungsstudie weltweit für Aufsehen: Forscher kamen zu dem Schluss, die gesundheitlichen Vorteile von Fleischverzicht seien nicht ausreichend belegt. Die daraus abgeleitete Empfehlung, es gebe keinen Grund zur Reduktion des Fleischkonsums, widerspricht allen ernährungsmedizinischen Leitlinien. Was steckt dahinter?
Freispruch für das Fleisch?
Das NutriRECS-Konsortium, ein internationales Team aus 14 Wissenschaftlern, hatte sich zum Ziel gesetzt, fundierte Empfehlungen zum Verzehr von rotem und verarbeitetem Fleisch aufzustellen (Johnston et al. 2019). Das Fazit ihrer Arbeit lautet: Erwachsene sollen den aktuellen Konsum von rotem Fleisch und verarbeitetem Fleisch unverändert fortsetzen. Dieses Statement führte weltweit zu Schlagzeilen wie „Fleisch ist gesund“ oder „Freispruch für das Fleisch“.
Bei genauem Hinsehen gibt es für diese Schlagzeilen allerdings keinen Grund. Die Publikation an sich sowie die anschließende Debatte machen jedoch zwei Dinge deutlich: Erstens ist die Datenbasis fast aller Ernährungsempfehlungen äußerst dürftig. Und zweitens werden wissenschaftliche Daten in vielen Medien oft derart verkürzt dargestellt, dass sie mit den tatsächlichen Studienergebnissen nichts mehr zu tun haben.
Es gibt in der Ernährungsepidemiologie zwar sehr viele Daten, doch wird ihre Aussagekraft durch fragwürdige Erhebungsmethoden, unzählige Störfaktoren, fehlende Kontrollgruppen und subjektive Auswahl von Studien regelmäßig zunichte gemacht (Ioannidis 2018). Zahlreiche Studien liefern signifikante Hinweise auf Gesundheitsrisiken durch hohen Fleischkonsum (Levine et al. 2014). Die International Agency for Research on Cancer (IARC) klassifiziert verarbeitetes Fleisch seit Jahren als „krebserregend für Menschen“ sowie rotes Fleisch als „wahrscheinlich krebserregend für Menschen“ (Bouvard et al. 2015). Andere Studien, die sich teilweise auf dieselben Datengrundlagen berufen, sehen dagegen nur ein geringes und gar kein erhöhtes Gesundheitsrisiko (Kappeler et al. 2013; McAfee et al. 2010). Auch die Frage, ob eine vegane Ernährung gesund oder ungesund ist, muss man sehr differenziert sehen (Beitrag hier).
Unabhängig von der ernährungsmedizinischen Betrachtung des Fleischkonsums haben vor allem rotes und verarbeitetes Fleisch eine sehr schlechte Ökobilanz (Clark MA et al. 2019, Abb. 1).
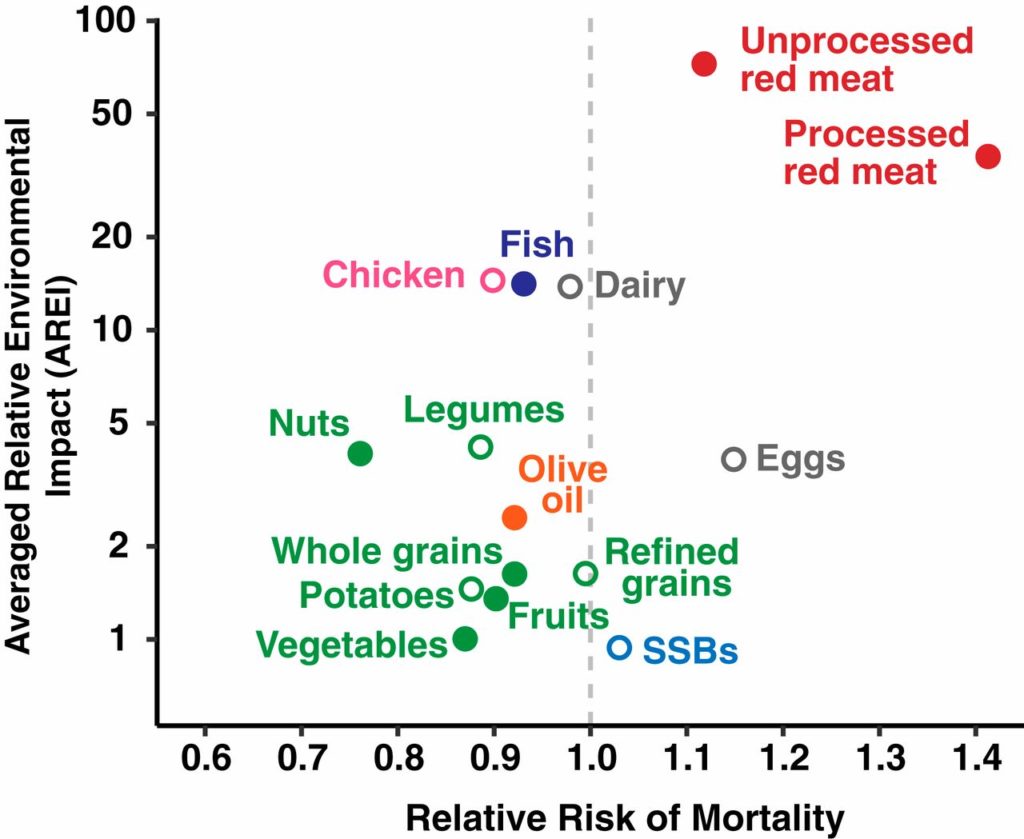
Gesundheitsvorteil durch weniger Fleisch wurde bestätigt
Diesem Durcheinander wollte das NutriRECS-Konsortium ein Ende bereiten. Dazu haben sie alle verfügbaren Daten zum Zusammenhang von Fleischverzehr und Gesundheit in fünf einzelnen Pubikationen zusammengefasst.
In den ersten drei Metaanalysen werteten die Autoren die Ernährungsweisen von über sechs Millionen Teilnehmern aus über 100 Beobachtungsstudien aus. Dabei wurden durchgehend gesundheitliche Vorteile selbst bei nur mäßig reduziertem Fleischkonsum beobachtet (Vernooij et al. 2019; Han et al. 2019; Zeraatkar et al. 2019a). So war die Reduktion des Fleischkonsums um drei Fleischgerichte pro Woche mit einer maximalen absoluten Risikoreduktion von 1,5 %* für die Gesamtsterblichkeit assoziiert. Die Krebssterblichkeit sank um 1,8 %*.
In der vierten Analyse werteten die Autoren zwölf randomisiert-kontrollierte Studien aus, die Ernährungsweisen mit verschiedenem Fleischanteil verglichen (Zeraatkar et al. 2019b). Eine der hier eingeschlossenen Studien (Women’s Health Initiative WHI) war so groß, dass sie das Gesamtergebnis dominierte. Allerdings war ausgerechnet in dieser WHI-Studie gar kein Effekt von Fleischreduktion untersucht worden, sondern die Bedeutung einer fettreduzierten Diät. Die Schlussfolgerung für diese Analyse lautete: „Rotes Fleisch hat einen geringen oder keinen Effekt auf kardiovaskuläre Endpunkte, Krebshäufigkeit und Krebsinzidenz“.
Der fünfte Übersichtsartikel schließlich lieferte keine Datenanalyse, sondern diskutierte die Bedeutung individueller Geschmackspräferenzen für den Fleischkonsum (Valli et al. 2019). Das Fazit hierbei lautete vereinfacht: „Fleisch sollte deshalb gegessen werden, weil es schmeckt.“
Damit ergibt sich eigentlich ein ziemlich klares Bild: Drei der fünf Analysen zeigen Gesundheitsvorteile selbst bei nur mäßig reduziertem Fleischkonsum, eine Analyse zeigt einen geringen bzw. gar keinen Effekt, und der fünfte Übersichtsartikel ist gar keine Datenanalyse. Man reibt sich verwundert die Augen und fragt sich: Wie kann man auf dieser Basis eine Empfehlung zum Fleischkonsum ableiten?
Warum gibt es keine besseren Ernährungsstudien?
Hier wird ein entscheidender Punkt deutlich. Der Goldstandard wissenschaftlicher Erkenntnis ist die sog. doppelt verblindete, randomisiert-kontrollierte Studie. Dabei wissen weder Arzt noch Patient, ob es sich bei dem verabreichten Präparat um ein Placebo oder um den Wirkstoff handelt. Außerdem werden die Probanden zufällig in eine Gruppe eingeteilt. Die so gewonnenen Ergebnisse können kausale Zusammenhänge offenlegen und besitzen eine hohe wissenschaftliche Aussagekraft (Evidenz).
Das Problem ist nur: Zahlreiche Fragestellungen lassen sich aus ethischen oder methodischen Gründen gar nicht auf diese Weise untersuchen. Klassische Beispiele hierfür sind die Wirksamkeit einer Reanimation bei Herzstillstand oder der Zusammenhang von Tabakrauch und Lungenkrebs. Es gibt keine Placebo-Zigaretten, niemand lässt sich zufällig in eine Raucher- oder Nichtrauchergruppe einteilen und raucht (bzw. raucht nicht) anschließend für die nächsten Jahrzehnte. Auch die Zufallseinteilung von Patienten mit Herzstillstand in die Gruppen „wird reanimiert“ und „wird nicht reanimiert“ ist aus ethischen Gründen unmöglich. Doch obwohl es diese Studien nicht gibt, gelten die Gesundheitsrisiken von Tabakrauch als zweifelsfrei belegt – ebenso wie die Gesundheitsvorteile einer Wiederbelebung.
Dass Passivrauchen bei Kindern oder Alkoholkonsum in der Schwangerschaft gesundheitsschädlich sind: all das wurde niemals in randomisiert-kontrollierten Studien untersucht. Wie auch. Und trotzdem ist der Zusammenhang wissenschaftlich gesichert.
Gleiches gilt für Ernährungsstudien: Die Effekte treten teilweise erst Jahrzehnte später auf, und neben dem Lebensmittel an sich spielt die Art der Zubereitung eine große Rolle. Wer wäre dazu bereit, sich für eine Fütterungsstudie über Jahrzehnte in ein Labor sperren zu lassen, wo er nach dem Zufallsprinzip entweder Wurst oder „Placebo-Wurst“ erhält, während die gesamte übrige Ernährung konstant gehalten wird und seine Gesundheitsdaten dauerhaft beobachtet werden. Die so erhaltenen Daten wären aussagekräftig, doch es wird sie niemals geben.
Das zeigt: Beobachtungsstudien sind methodisch relativ schwach, aber sie sind die besten Studien, die wir für bestimmte Fragen haben können. Und so wie die Tabakindustrie über Jahrzehnte erklärt hat, der kausale Zusammenhang mit der Krebsentstehung sei nicht eindeutig nachgewiesen, so tun dies heute die Protagonisten des Fleischkonsums.
Trotzdem kann man aus epidemiologischen Beobachtungsstudien deutliche Hinweise auf Kausalzusammenhänge ableiten. Nämlich dann, wenn es eindeutige Dosis-Wirkungszusammenhänge gibt, wenn Labor- und Tierversuchsdaten die Humandaten bestätigen, und wenn die biologischen Zusammenhänge plausibel sind. Legt man an Ernährungsstudien dagegen dieselben Evidenzmaßstäbe wie an Arzneimittelstudien anlegt, gibt es für praktisch keine Ernährungsempfehlung irgendeine Form von Evidenz.
Aktueller Fleischkonsum ist historisch hoch
Zudem trifft die Forderung nach Fleischverzicht bei vielen Menschen einen emotionalen Punkt. Die Vorstellung, der aktuell übliche extrem hohe Fleischkonsum sei quasi der „Normalzustand“ der Humanernährung, ist eine reine Marketingbehauptung. Sogar in den Wirtschaftswunderjahren nach dem Zweiten Weltkrieg betrug der durchschnittliche Fleischkonsum in Deutschland nur ein Drittel der heute üblichen Verzehrmenge. Die wichtigsten Proteinquellen waren über Jahrhunderte Erbsen, Bohnen und Linsen.
Selbst die konsequente Umsetzung der Empfehlungen der Deutschen Gesellschaft für Ernährung, die alles andere als pro-vegan ausgerichtet ist, würde mindestens eine Halbierung (!) des aktuellen Fleischkonsums bedeuten. Das sollte beachtet werden, bevor man politische Forderungen nach „weniger Fleisch“ als radikal einstuft.
Ungereimtheiten der NutriRECS-Studie
Daneben zeigen sich zahlreiche Ungereimtheiten in der NutriRECS-Studie:
- So geben die Autoren zwar an, keine Interessenkonflikte zu haben, doch einer der größten Sponsoren des NutriRECS-Konsortiums ist Texas A&M AgriLife, ein Lobbyverband der texanischen Agrarindustrie (https://today.agrilife.org/2019/04/16/texas-am-agrilife-joins-international-nutrirecs-consortium/). Erklärtes Unternehmensziel von A&M AgriLife ist es, die Rinderzucht in Texas zu fördern (https://agrilife.org/about/).
- Des Weiteren betiteln die Autoren ihre Publikation als „Dietary Guideline Recommendations“, was eine offiziell veröffentlichte Leitlinie suggeriert. Faktisch handelt es sich aber um eine selbsternannte Wissenschaftlergruppe und nicht um ein Gremium von Fachgesellschaften, wie dies für Leitlinienempfehlungen üblich ist. Vergleichbar wäre es, wenn die Hautkrebs-Leitlinie nicht von der Deutschen Gesellschaft für Dermatologie, sondern von einer zusammengewürfelten Gruppe an Epidemiologen verfasst werden würde.
- In der Berichterstattung ebenfalls nicht erwähnt wurde die Tatsache, dass sich die Autorengruppe selbst in der Bewertung der Daten nicht einig war. So handelt es sich bei der medial verbreiteten Empfehlung zum fortgesetzten Fleischkonsum zwar um die Mehrheitsmeinung, doch 21 % der Autoren (3 von 14) hatten für eine Empfehlung zur Fleischreduktion gestimmt.
- Und zuletzt liegt der Empfehlungen zum unverändert hohen Fleischkonsum ein logischer Fehler zugrunde: Die Autoren sagen selbst, dass die Studienlage zu Gesundheitseffekten des Fleischkonsums schlecht und nicht aussagekräftig sei. Wie kann man auf dieser Basis die Empfehlung (!) ableiten, den aktuell hohen Konsum von rotem Fleisch und verarbeitetem Fleisch unverändert fortzusetzen? Die korrekte „Empfehlung“ wäre gewesen, dass gar nichts empfohlen werden kann. Zudem ist es äußerst fragwürdig, eine explizite Empfehlung abzugeben, wenn gleichzeitig die Empfehlungsstärke – wie geschehen – als „schwach“ und der Evidenzgrad als „gering“ klassifiziert wird.
Gegendarstellungen von Experten
Unmittelbar nach Publikation der NutriRECS-Studie erschienen zahlreiche Gegendarstellungen von internationalen Fachgesellschaften, u.a. auch vom deutschen Max-Rubner-Institut. Die renommierte School of Public Health der Harvard-University erklärte, entgegen der sensationsheischenden Schlagzeilen liefere die NutriRECS-Analyse keinen Grund dafür, die bisherigen Empfehlungen zur Reduktion des Verzehrs von rotem und verarbeitetem Fleisch infrage zu stellen. Vielmehr basiere die Empfehlung einer pflanzenbasierten Ernährung auf „solider Evidenz aus randomisiert-kontrollierten Studien“ (https://www.hsph.harvard.edu/nutritionsource/2019/09/30/flawed-guidelines-red-processed-meat/).
Vorteile vegetarischer Ernährung wurden nicht untersucht
Anders als viele Medienberichte suggerierten, wurden in der NutriRECS-Auswertung die gesundheitlichen Effekte von Fleischverzicht (vegetarisch oder vegan) überhaupt nicht untersucht. Deshalb kann die Studie gerade zu dieser Frage überhaupt keine Aussage machen. In die Berechnungen wurden lediglich Daten zur Reduktion des Fleischkonsums um drei Mahlzeiten pro Woche einbezogen; Daten zu den Effekten von vollständigem Fleischverzicht wurden komplett ausgeschlossen.
Doch warum wäre es wichtig gewesen, auch die Daten eines vollständigen Fleischverzichts mit einzubeziehen? Dies wird an einem Beispiel deutlich: So könnte man in Analogie zur NutriRECS-Studie untersuchen, ob bei einem Kettenraucher bereits eine Reduktion des Zigarettenkonsums um drei Zigaretten pro Tag das langfristige Krebsrisiko senkt. Selbst wenn man in dieser Konstellation einen Gesundheitsvorteil feststellen könnte – er würde vermutlich gering ausfallen. Doch könnte man auf dieser Datengrundlage behaupten, Zigarettenrauchen wäre damit wissenschaftlich rehabilitiert? Und wäre es ethisch vertretbar, wenn Wissenschaftler auf dieser Basis dazu auffordern würden, einfach weiter zu rauchen?
Was heißt das jetzt?
Tatsächlich bestätigen die NutriRECS-Ergebnisse die gesundheitlichen Vorteile eines reduzierten Fleischverzehrs. Bereits eine geringfügige Konsumreduktion des Fleischkonsums um drei Mahlzeiten pro Woche ist mit einer um bis zu 1,5 %* reduzierten Gesamtsterblichkeit und einer um bis zu 1,8 %* reduzierten Krebssterblichkeit assoziiert. Die vermutlich deutlicheren Gesundheitsvorteile eines vollständigen Fleischverzichts wurden von den Autoren nicht untersucht. Ob bereits die Aussicht auf eine um 1,8 %* reduzierte Krebssterblichkeit auf Basis nur mäßig guter wissenschaftlicher Evidenz persönliche Motivation genug dafür ist, um den Fleischkonsum einzuschränken, mag jeder selbst entscheiden.
Denn eines dürfte auch mit den aktuellen Daten klar sein: Stärker als potenzielle Gesundheitsvorteile sprechen ethische und ökologische Gründe für den Fleischverzicht – aber diese Aspekte wurden von den Studienautoren explizit ausgeklammert.
*Korrekturhinweis: An dieser Stelle hieß es zunächst, das Risiko sei um 15 bzw. 18 Prozent gesunken.
Eine sehr lesenswerte Diskussion der Berichterstattung zur NutriRECS-Studie von Jan Hegenberg gibt es hier.
Die redigierte Version dieses Beitrags erschien am 15.10.2019 auf ZEITONLINE und sorgte für kontroverse Diskussionen.
- Ernaehrungsmedizin.blog jetzt auf Instagram! - 18. Dezember 2023
- Neue Studie: Adipositas als Risikofaktor für Darmkrebs stark unterschätzt - 9. Juni 2023
- Ernährungsstrategie der Bundesregierung: Gerecht, gesund und nachhaltig soll sie sein - 21. Dezember 2022


„Und zuletzt liegt der Empfehlungen zum unverändert hohen Fleischkonsum ein logischer Fehler zugrunde: Die Autoren sagen selbst, dass die Studienlage zu Gesundheitseffekten des Fleischkonsums schlecht und nicht aussagekräftig sei. Wie kann man auf dieser Basis die Empfehlung (!) ableiten, den aktuell hohen Konsum von rotem Fleisch und verarbeitetem Fleisch unverändert fortzusetzen? “
Der logische Fehler liegt beim Autor: Wer zu einem reduzierten Fleischkonsum aufruft und dies mit gesundheitlichen Vorteilen begründet, ist in der Beweispflicht! Wenn die Datenlage so schlecht ist – wie hier zur Frage des Einflusses des Fleischkonsums –, dass völlig ungewiss ist, ob durch eine Reduktion des Konsums irgend welche Vorteile für die Verbraucher entstehen, muss man von entsprechenden konkreten Empfehlungen Abstand nehmen! Wenn keine Empfehlungen zur Veränderung des Konsums zu rechtfertigen sind, dann bleibt nur die Schlussfolgerung es beim etablierten Konsum zu belassen.
Es gibt sehr viele Metaanalysen (einschließlich der von Johnston et al. eingeschlossenen!), die klare Hinweise auf einen Gesundheitsvorteil durch reduzierten Fleischkonsum belegen. Es stimmt natürlich – das sind keine „Beweise“ in Form von randomisiert-kontrollierten Studien (RCT). Aber im Text ist ausgeführt, weshalb nicht alle wissenschaftlichen Fragestellungen adäquat durch RCTs beantwortet werden können. Gesundheitsrisiken von Tabak, Alkohol in der Schwangerschaft, oder Krebsrisiko durch Fleischkonsum – all das kann man nicht in methodisch hochwertigen RCTs prüfen.
Aus Public-Health-Perspektive lassen sich aufgrund der verfügbaren Daten aus Laborversuchen, Tierexperimenten und humanen Beobachtungsstudien trotzdem klare Empfehlungen ableiten. Und zwar vor allem aus einem Grund: Bei medizinischen Empfehlungen geht es immer um eine individuelle Nutzen-Risiko-Abwägung, was entscheidend zur Gewichtung von Daten beiträgt. Im konkreten Kontext heißt das: Die Hinweise auf gesundheitliche Vorteile von reduziertem Fleischkonsum mögen methodisch schwach sein (Nutzen), doch gibt es es keinerlei Daten, die auf gesundheitliche Gefahren durch reduzierten Fleischkonsum hindeuten (Risiko). Wenn man also einen fraglichen schwachen Nutzen einem nicht vorhandenen Risiko gegenüberstellt, fällt die Nutzen-Risiko-Relation dennoch positiv aus. Und so lässt die Empfehlung zur Reduktion des Fleischkonsums im Rahmen von Public Health und Präventivmedizin ganz klar begründen.
Oder, um es anschaulicher zu machen: Es gibt auch keine randomisiert-kontrollierte Studie die zeigt, dass Tabakrauch in der Schwangerschaft dem Kind schadet – trotzdem empfehlen wir jeder Schwangeren, nicht zu rauchen. Aus guten Gründen. Oder würden Sie auch einer rauchenden Schwangeren empfehlen, es „beim etablierten Konsum zu belassen“, weil es keinen randomisiert-kontrollierten Nachweis dafür gibt, dass Zigarettenrauch das Kind schädigen kann?
Mein lieber Nicolai Worm,
was hier Herrn Smollich vorgeworfen wird, eine fehlende Beweisführung, praktizieren sie schon seit Dekaden, indem sie wertvolle Lebensmittel (welche den Aufbau unserer Hochkulturen erst ermöglicht haben) wie Reis, Weizen, Kartoffeln, Mais etc. in ihrer LOGI Pyramide stark reduzierten und Tierprodukte (mit vielen gesättigten Fetten) verstärkt empfehlen. Hierfür fehlen auch „die Beweise“. Die ökologischen Konsequenzen ihrer Außenseiter-Kost wären ein weiteres Thema.
Bei anderen Beweise einfordern, die man selbst nicht zeigen kann, ist unredlich.
Ich würde gerne darauf hinweisen, dass in Abb. 1 gefüllte Kreise eine signifikante Veränderung der Sterblichkeit bezeichnen, nicht eine Reduzierung. Ansonsten vielen Dank für den Beitrag.
Auch bei diesem Thema kann man auf Ergebnisse der Genforschung gespannt sein.
Für mich sind alle Studien, die nicht zwischen Männern und Frauen unterscheiden, schon mal nicht valide.
Auch das Thema „Frisch“ ist zu hinterfragen. Wenn gut abgehangenes Rindfleisch besser schmeckt, wird es wohl auch gesünder sein. Ich vermute, da steckt ein evolutionärer Vorgang dahinter. Unsere Vorfahren werden vor Jahrtausenden wohl kaum einen erlegten Büffel innerhalb von ein paar Tagen gegessen haben.
Hmm, Herr Smollich ich bin Typ 1 Diabetiker und esse täglich Fleisch. Nun raten Sie, wie sich der tägliche Fleischkonsum auf meine Blutzucker und Fettwerte ausgewirkt hat, nicht zu schweigen auf mein Gewicht? Richtig geraten, 20 Kilo abgenommen, Hba1c im unteren 5% Bereich, HDL im optimalen Bereich, sowie eine wirklich signifikante Reduktion meiner Triglyceride. Gesamtcholesterin normal.
Das alles ohne das ach-so gesunde Vollkornbrot gegessen haben, mit dem man meit, Zuckerkranke & Schweine füttern zu müssen. Ein Wunder der Medizin? Oder einfach nur gesunder Menschenverstand das Kohlenhydrate vielleicht nicht das beste Lebensmittel für Menschen mit einer Stoffwechselstörung wie Diabetes sind? Bitte klären Sie mich und die Menschen weiter auf über gesunde (vegane) Ernährung.
Alles Gute.
Es freut mich, dass Sie einen für sich guten Weg der Ernährung gefunden haben. Allerdings kann man das nicht verallgemeinern. Sie sprechen verschiedene Punkte an, die man separat adressieren muss.
1. Eine Ernährungsweise, die Ihnen als Typ-1-Diabetiker gut tut, muss nicht automatisch gut für gesunde Nicht-Diabetiker sein.
2. Natürlich sind zu viele Kohlenhydrate für Menschen mit Diabetes nicht hilfreich. Aber auch hier gilt: Man muss bei der Ernährung schon zwischen Diabetikern und Nicht-Diabetikern unterscheiden.
3. Man kann sich natürlich gleichzeitig low-carb UND fleischfrei ernähren.
4. Natürlich braucht man nicht zwingend Vollkornbrot, weil man nicht zwingend Brot braucht. Wenn man aber aufgrund einer persönlichen Entscheidung dennoch Brot essen möchte, ist die Vollkornvariante tendenziell besser.
5. Gute Blutwerte mit HbA1c und Blutfetten sind noch lange kein Beleg dafür, dass täglicher Fleischkonsum langfristig gesund ist (der Mensch besteht nicht nur als HbA1c und Blutfettwerten).
6. Täglicher Fleischkonsum hat ökologische Nachteile, die gesamtgesellschaftlich und langfristig für alle ungesund sind.