Kochsalz und Blutdruck: Was stimmt denn wirklich?
Zu wenig ernährungsmedizinischen Themen gibt es so viele Mythen wie über den Zusammenhang von Kochsalz und Bluthochdruck. WHO, Deutsche Gesellschaft für Ernährung (DGE) sowie kardiologische Fachgesellschaften raten einhellig zur Einschränkung des Salzkonsums. Eine aktuelle Publikation stellt diese Empfehlungen nun infrage.
Konkrete Empfehlungen sind uneinheitlich
Deutschland gehört noch immer zu den Ländern mit einer hohen Kochsalz-Zufuhr. Die Zufuhrempfehlungen für Kochsalz reichen von 3,75 g/Tag (American Heart Association, AHA) über 5 g/Tag (WHO) und 6 g/Tag (Deutsche Hochdruckliga) bis zu 6,25 g/Tag (European Society of Cardiology, ESC). Egal welchen Wert man davon nehmen möchte: es ist immer deutlich weniger als das, was in Deutschland an Salz konsumiert wird.
Denn in der Realität liegt die mittlere Kochsalz-Zufuhr in Deutschland bei 8,4 g/Tag (Frauen) bzw. 10 g/Tag (Männer). Ein Viertel aller Männer nimmt täglich sogar mehr als das Dreifache der WHO-Empfehlung auf (über 15 g/Tag). Vermutlich bewegt man sich mit einer Zufuhr von 4 – 6 g/Tag im optimalen Bereich. Die Studienlage, auf der diese restriktiven Zufuhrempfehlungen beruhen, ist überzeugend und wird international in gleicher Weise interpretiert. So kann eine Reduktion der Kochsalz-Zufuhr das Risiko für Bluthochdruck reduzieren und die Wahrscheinlichkeit von Herz-Kreislauf-Erkrankungen senken. Neuerdings wird eine erhöhte Kochsalz-Aufnahme auch mit Herzinsuffizienz in Verbindung gebracht (Studienergebnisse hier). Daher überraschen Berichte über aktuelle Studienergebnisse, die diesen Zusammenhang und insbesondere die Forderung nach einer bevölkerungsweiten Reduktion des Kochsalz-Konsums infrage stellen. Was hat es damit auf sich?

Neue Erkenntnisse aus der PURE-Studie?
Hintergrund aktueller Medienberichte ist die Publikation einer Subanalyse der sog. PURE-Studie (Mente et al. 2018). Dabei wurde das Ernährungsverhalten von über 95.000 Menschen (Alter 35 – 70 Jahre) in 18 verschiedenen Ländern mit gesundheitlichen Endpunkten korreliert. Die Beobachtungszeit betrug acht Jahre, und als Grundlage der Ernährungserfassung diente eine einmalige (!) Befragung zu Beginn. Die gravierenden methodischen Mängel dieser Studie sind bereits an anderer Stelle ausführlich diskutiert („Mehr Fett – länger leben?“).
Auf den ersten Blick bestätigen auch die Ergebnisse der PURE-Studie die bekannten Zusammenhänge. Ein hoher Kochsalz-Konsum war mit erhöhten Blutdruckwerten und häufigeren Schlaganfällen assoziiert. Besonders deutlich war dieser Schlaganfall-fördernde Effekt bei Zufuhrmengen von mehr als 13 g/Tag – was in Deutschland v. a. bei Männern keine Seltenheit ist (s.o.). Ursache der Überraschung war jedoch die Beobachtung der Studienautoren, dass auch bei einer Kochsalz-Zufuhr unter (!) 11 g/Tag das Herzinfarktrisiko erhöht war. Wie ist das zu erklären?
Ungenaue Messungen
Einerseits besitzt die PURE-Studie erhebliche methodische Schwächen. Entscheidend für die fehlende Aussagekraft ist die Art der Kochsalz-Zufuhrbestimmung: Grundlage war die einmalige Messung der Natriumkonzentration im Morgenurin. Es ist hinlänglich bekannt, dass die zuverlässige Bestimmung der Natriumzufuhr aus dem 24-Stunden-Sammelurin erfolgen muss, idealerweise sogar an mehreren Tagen. Hintergrund ist die starke tagszeitliche Rhythmik der Natriumausscheidung im Urin. Dadurch sind die Konzentrationsschwankungen innerhalb eines Probanden erheblich höher als die Unterschiede zwischen den einzelnen Probanden (McGuire 2010). Die einmalige Messung im Morgenurin führt so bei einem Großteil der Probanden zu systematisch fehlerhaften Ergebnissen (Conkle & van der Haar 2017).
Salz ist nur ein Faktor der Herzgesundheit
Zudem ist bekannt, dass Herzinfarkt und Schlaganfall nicht Erkrankungen mit einer einzigen Ursache sind, sondern dass sie von vielen Ernährungsfaktoren mit beeinflusst werden. In der Publikation fehlen jedoch jegliche Angaben zum Ernährungsverhalten der Probanden, einschließlich der Daten zur Energiezufuhr und zur Mikronährstoffversorgung. So ist nicht bekannt, über welche Lebensmittel/-gruppen das Salz aufgenommen wurde (stark verarbeitet/pflanzlich/tierisch).
Ohne Berücksichtigung der Gesamternährung ist der Blick auf einen einzelnen Nährstoff (hier Natrium) bei komplexen Erkrankungen wie dem arteriellen Bluthochdruck praktisch ohne Aussagekraft.
Beispielsweise kann eine sehr Kochsalz-arme, dafür aber zuckerreiche und hyperkalorische Kost das Herzinfarkt-Risiko erhöhen. Und die Verfälschung durch die individuelle Diagnose spielt ebenfalls eine Rolle: Wird kardiologisch gefährdeten Patienten mit koronarer Herzkrankheit eine Kochsalz-Restriktion „verordnet“, dann ist auch in dieser Gruppe eine geringe Kochsalz-Zufuhr mit einem (immer noch) erhöhten kardiovaskulären Risiko assoziiert.
Schweden ist nicht Bangladesh
Und zuletzt: Die Daten aus 18 verschiedenen Ländern stammen neben vier high-income-Ländern (Schweden, Kanada, Polen, Türkei) überwiegend aus Entwicklungs- und Schwellenländern (z. B. Simbabwe, Pakistan, Indien, Bangladesch). Die Diagnostik der kardiovaskulären Endpunkte der Studien ist in diesen Ländern mit Sicherheit nicht vergleichbar. Daher sind die Prävalenzdaten praktisch nicht beurteilbar. Die Mehrheit der eingeschlossenen Probanden stammt außerdem aus Asien, was die Übertragbarkeit auf den europäischen Geno- und Phänotyp (Darmmikrobiom!) begrenzt.
Salz und Gesundheit: J-förmiger Zusammenhang
Im Übrigen liefern die Studienergebnisse einen weiteren Beleg für den J-förmigen Zusammenhang zwischen einem Mikronährstoff und Gesundheitseffekten: Es gibt vermutlich eine optimale Zufuhr, und sowohl eine erniedrigte als auch eine erhöhte Zufuhr sind mit besonderen Gesundheitsrisiken assoziiert. Dieser Zusammenhang ist für viele Mikronährstoffe bekannt – so auch für Kochsalz (Mente et al. 2016).
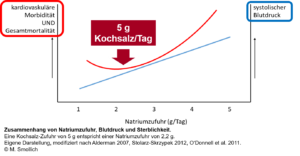
Fazit: Optimale Kochsalz-Zufuhr bei 4 – 6 Gramm pro Tag
Die Überraschung über die Ergebnisse der PURE-Studie löst sich bei genauerem Hinsehen auf. Klarheit könnte auch hier wieder einmal nur eine randomisiert-kontrollierte Studie bringen. Bis dahin gibt es keinen Grund, die aktuellen Zufuhrempfehlungen der kardiologischen und ernährungsmedizinischen Fachgesellschaften als überholt anzusehen.
Vielmehr erscheint eine nationale Salzreduktions-Strategie unter Public Health-Gesichtspunkten gerade in einem Hochkonsumland wie Deutschland als angebracht, um die kardiovaskuläre Krankheitslast zu reduzieren. Für die gesunde Allgemeinbevölkerung liegt die optimale Kochsalz-Zufuhr vermutlich bei 4 – 6 Gramm pro Tag.
Dieser Beitrag erschienen in modifizierter Fassung zuerst in der Deutschen Apotheker Zeitung (39/2018) am 27.09.2018.
- Ernaehrungsmedizin.blog jetzt auf Instagram! - 18. Dezember 2023
- Neue Studie: Adipositas als Risikofaktor für Darmkrebs stark unterschätzt - 9. Juni 2023
- Ernährungsstrategie der Bundesregierung: Gerecht, gesund und nachhaltig soll sie sein - 21. Dezember 2022


Hallo,
mir fehlt immer der Zusammenhang mit Kalium bei solchen Studien. Als natürlicher Gegenspieler zum Salz kann ggf ein erhöhter Salzkonsum mit mehr Natrium ausbalanciert werden.
Wobei, wenn die aufgenommene Nahrung viel Kalium enthält, dann ist dort in der Regel vergleichbar wenig Salz enthalten.
Grundsätzlich bleibt es dabei, eine ausgewogene Ernährung ist das „A“ und viel Bewegung das „O“ im Angesicht des Blutdrucks.
Beste Grüße
Also auf jeden Fall ist zuviel Salz ungesund, wobei hier von 5 g / Tag im Durchschnitt ausgegangen wird bzw. bei 5,75 g / Tag als erhöhte Zufuhr die Rede ist.