Darmkrebs: Wirksame Prävention ist möglich
Gerade wurde im Leitlinienprogramm Onkologie die aktualisierte Fassung der S3-Leitlinie zum kolorektalen Karzinom (“Darmkrebs”) veröffentlicht. Der Schwerpunkt liegt dabei zwar wie üblich auf Diagnostik und Therapie, doch auch zur Darmkrebs-Prävention insbesondere durch Ernährungsmaßnahmen finden sich einige interessante Statements.
Darmkrebs: Neuerkrankungsrate ist rückläufig
In Deutschland erkranken jährlich über 60.000 Menschen am kolorektalen Karzinom (KRK, “Darmkrebs”), und ca. 26.000 Menschen sterben daran. Das durchschnittliche Lebenszeitrisiko, an Darmkrebs zu erkranken, liegt bei ca. 6 %. Damit gehört das kolorektale Karzinom in unserer Gesellschaft zu den häufigsten Krebsarten überhaupt. Doch es gibt eine gute Nachricht: Die Neuerkrankungsrate ist seit 15 Jahren rückläufig; so hat sie sich zwischen 2003 und 2013 um ca. 16 % reduziert. Ein Grund hierfür ist vermutlich die 2002 etablierte Darmspiegelung als Teil der gesetzlichen Krebsfrüherkennung. Im Rahmen dieser Darmspiegelung können gutartige Polypen entfernt werden, die sich ansonsten zu bösartigen Tumoren entwickelt hätten.
Eine detaillierte Studie des Deutschen Krebsforschungszentrums (DKFZ) zeigt: Durch Früherkennung und Lebensstil-Prävention (u.a. in Form von Ernährung!) lässt sich das individuelle Darmkrebs-Risiko drastisch senken (Carr et al. 2020).
Möglichkeiten der Prävention
Die neue S3-Leitlinie “Kolorektales Karzinom” wurde federführend von der Deutschen Gesellschaft für Gastroenterologie, Verdauungs- und Stoffwechselkrankheiten (DGVS) erstellt und wird gemeinsam von der Arbeitsgemeinschaft der Wissenschaftlichen Medizinischen Fachgesellschaften (AWMF), der Deutschen Krebsgesellschaft (DKG) und der Deutschen Krebshilfe herausgegeben. Auf 330 Seiten mit über 1300 Quellenangaben ist darin der aktuelle Stand des Wissens zusammengefasst.
Der Fokus der Leitlinie liegt wie üblich auf der Diagnostik und der Therapie; dennoch findet sich auch ein kurzer Abschnitt zur Prävention des kolorektalen Karzinoms. Neben Empfehlungen zur Lebensweise (regelmäßige körperliche Aktivität, Vermeidung von Übergewicht, Verzicht auf Tabakrauch) und Empfehlungen zur medikamentösen Prävention (COX-2-Hemmer, Statine, Acetylsalicylsäure, Östrogene sollten zur Primärprävention nicht eingesetzt werden) finden sich hier auch Ernährungsempfehlungen. Diese teils evidenz-, teils konsensbasierten Empfehlungen bzw. Statements sind in den Tabellen 1 und 2 zusammengefasst.
Zur Beurteilung der Evidenz diente das etablierte System des Oxford Centre for Evidence-based Medicine, die Vergabe des Empfehlungsgrads und die Klassifikation der Konsensus-Stärke folgten dem AWMF-Regelwerk. Bis auf die Empfehlungen zur Nicht-Anwendung von Folsäure findet sich für die Ernährungsempfehlungen/-statements kein Evidenzlevel von 1, da hierfür grundsätzlich randomisiert-kontrollierte Studien erforderlich sind, was sich für die diskutierten Ernährungsmaßnahmen bekanntermaßen schwierig gestaltet.
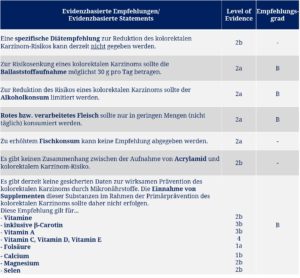

Keine spezifische Darmkrebs-Präventionsdiät
Angesichts des aktuellen Wissenstands erscheint es plausibel, keine spezifische Diätempfehlung zur Reduktion des kolorektalen Karzinom-Risikos zu geben – auch wenn sich in der Laienliteratur sehr viele dieser “Krebspräventionsdiäten” wiederfinden. Nichtsdestotrotz wäre es durchaus möglich, aus den weiteren, spezifischeren Empfehlungen eine Darmkrebs-präventive Dauerernährung zusammenzustellen. Tatsächlich gibt es sehr viele Studien, die Hinweise auf die protektive Wirkung einer “gesunden” Ernährungsweise liefern – also einer mindestens überwiegend pflanzenbasierten Ernährung mit hohem Anteil von Obst und Gemüse sowie nur geringen Mengen an rotem und verarbeitetem Fleisch, Kartoffeln und raffinierter Stärke (Miller et al. 2010).
Zum Gesamtbild gehören jedoch auch ältere Beobachtungsstudien, die keinen epidemiologischen Zusammenhang zwischen Ernährung und KRK-Risiko zeigen (Lanza et al. 2007). Neuere Daten weisen jedoch deutlich auf den präventiven Effekt einer “antiinflammatorischen Ernährung” hin (Shivappa et al. 2017, Farinetti et al. 2017, Schwingshackl et al. 2017). Erst im Oktober 2017 wurden im European Journal of Cancer die Ergebnisse einer methodisch hochwertigen Studie (Mendelsche Randomisierung) publiziert, die sehr deutlich auf die Erhöhung des KRK-Risikos durch proinflammatorische Ernährungsweisen (hier: proinflammatorische Fettsäuremuster) hindeuten (May-Wilson et al. 2017).
Der Hinweis der Leitlinienautoren auf die allgemeinen Ernährungsempfehlungen der DGE wirkt vor diesem Hintergrund doch etwas antiquiert – schließlich sind gerade diese “generalpräventiven DGE-Empfehlungen” praktisch ohne jede Evidenz. Das gilt jedoch gleichermaßen für die konsensbasierte Empfehlung der Leitlinie, zur Prävention des kolorektalen Karzinoms vermehrt Obst und Gemüse zu verzehren (5 Portionen am Tag). Dies entspricht den Konsequenzen, die sich aus den genannten Daten zur antiinflammatorischen Ernährung ergeben; man sollte jedoch stets bedenken, dass es weder für das Konzept “5 a day” noch für Einzelkomponenten eine ausreichende Evidenz gibt. Für die Gesamtwirkung einer Gemüse- und Obst-basierten Ernährung dagegen gibt es sie.
Alkohol: am besten ganz weglassen
Zur besonderen ernährungsmedizinischen Problematik von Alkohol ist an anderer Stelle eigentlich schon alles gesagt worden (Alkoholatlas Deutschland 2017). Auch für das kolorektale Karzinom ist die Korrelation zwischen Alkoholkonsum und Risikoerhöhung gut belegt (Moskal et al. 2007), und zwar insbesondere für Menschen mit geringer Folsäure– und/oder Methionin-Aufnahme. Bereits der angesichts üblicher Zufuhrmengen sehr mäßige Alkoholkonsum von 100 g Ethanol pro Woche (entspricht ca. 1 Liter Wein) ist mit einem um 15 % erhöhten Darmkrebs-Risiko assoziiert (Moskal et al. 2007). Und um nebenbei mit einem anderen verbreiteten Irrglauben aufzuräumen: Das KRK-Risiko korreliert allein mit der Menge des aufgenommenen Alkohols und nicht mit der Art des alkoholischen Getränks; soviel Antioxidanzien können also selbst im Rotwein (oder im Purple Tea) nicht enthalten sein, als dass sie diese Risikoerhöhung kompensieren würden.

Rotes und verarbeitetes Fleisch reduzieren
Der Zusammenhang zwischen dem Verzehr von rotem Fleisch (Rind, Schwein, Lamm) bzw. verarbeitetem Fleisch und einem erhöhten KRK-Risiko ist hinlänglich bekannt und gut belegt (Aune et al. 2013, Vieira et al. 2017). Auch die erwähnten, neueren Daten zum protektiven Effekt einer antiinflammatorischen Ernährung legen den Nutzen einer möglichst fleischarmen Ernährung nahe (May-Wilson et al. 2017).
Fischverzehr: widersprüchliche Datenlage
Zu Vor- oder Nachteilen des Fischverzehrs geben die Leitlinienautoren dagegen keine Empfehlung ab. Hintergrund dieser Nicht-Empfehlung sind nicht Hinweise auf mögliche Risiken, sondern die fehlende Evidenz eines Vorteils durch gesteigerten Fischverzehr. Dies kann Fischesser zunächst beruhigen, gibt es doch zumindest keinen eindeutig ungünstigen Zusammenhang wie bei Fleischprodukten. Andererseits kann man über diese Beurteilung der Studienlage trefflich streiten; schließlich bringt allein der Pauschalbegriff “Fischkonsum” erhebliche methodische Probleme in der Studienbewertung mit sich (Unterschiede zwischen Fischarten, Fanggebiet, Fangzeit, Zubereitungsart, Verzehrmengen usw.).
Auch die Leitlinienautoren räumen ein, dass die aktuelle Studienlage eine KRK-Risikoreduktion durch vermehrten Fischkonsum (ohne das näher zu definieren) impliziert; für eine ausdrückliche Verzehrempfehlung sehen sie diese Studienlage allerdings als nicht aussagekräftig genug an. Die Metaanalyse, mit der sie ihre Zurückhaltung begründen, ist aber leider schon mehr als zehn Jahre alt (Geelen et al. 2007) – seitdem gibt es schon deutlich differenziertere Daten.
Und auch wenn man das Gesamtbild über das KRK-Risiko hinaus erweitert, spricht inzwischen Einiges für den regelmäßigen Verzehr fettreichen Seefischs – so beispielsweise die Studienlage zur antinflammatorischen Ernährung (May-Wilson et al. 2017) und die Tatsache, dass Seefisch integraler Bestandteil der vorteilhaften mediterranen Ernährung ist. Auch die Ergebnisse der viel diskutierten AHS-2-Studie sind deutlich: Die adjustierte Hazard Ratio für das Kolorektalkarzinom betrug hier für die fischessenden Pescovegetarier (bezogen auf die Fleischesser) 0,57 (95%CI, 0.40-0.82), während die Hazard Ratio bei Ovo-Lacto-Vegetariern bei 0,82 lag.
Mehr Ballaststoffe
Innerhalb der Möglichkeiten der Ernährungsprävention kommt der erhöhten Ballaststoffzufuhr besondere Bedeutung zu: Die Studienautoren sehen hier ausreichende Evidenz für die Empfehlung, täglich möglichst 30 Gramm Ballaststoffe zu sich zu nehmen. Diese Empfehlung ist vor dem Hintergrund der aktuellen Studienlage durchaus vertretbar; so ist beispielsweise bereits beim Verzehr von 24 Gramm Ballaststoffen pro Tag das KRK-Risiko um ca. 30 % reduziert im Vergleich zu Menschen mit einer täglichen Ballaststoff-Aufnahme von nur 10 Gramm (Dahm et al. 2010). Auch hier geht es weniger um das Erreichen der Zielmarke “30 Gramm pro Tag” als um die Tendenz zu einem Mehr an Ballaststoffen. In der Realität ist die Aufnahme von 30 Gramm Ballaststoffen pro Tag meist nicht ganz einfach zu bewerkstelligen.
Der protektive Gesamteffekt der Ballaststoffe folgt aus den verschiedenen, positiven Einzeleffekten wie u.a. verbesserter Stuhlkonsistenz, Präbiotika-Wirkungen, erhöhter Bioverfügbarkeit sekundärer Pflanzenstoffe, reduzierter Energiedichte der Nahrung, Beeinflussung des Hormonstatus über den enterohepatischen Kreislauf des Estrogens und Hemmung der intestinalen Glukuronidasen.
Schade ist jedoch, dass die Leitlinie innerhalb der sehr heterogenen Gruppe der Ballaststoffe nicht wenigstens zwischen unlöslichen Getreide-Ballaststoffen (Cellulose, Hemicellulose, Lignin) und löslichen Ballaststoffen aus Obst (Pektine, Alginate) differenziert. Insgesamt deutet die Studienlage nämlich darauf hin, dass der KRK-präventive Effekt wesentlich durch die Getreide-Ballaststoffe getragen wird, während z. B. die Brustkrebsrisiko-reduzierende Assoziation nur für die löslichen Ballaststoffe bekannt ist.
Auch hinsichtlich der präbiotischen Wirkung verschiedener Ballaststoffe mit direkten Effekten auf das intestinale Mikrobiom und das Immunsystem ließe sich noch viel mehr sagen. Vermutlich werden sich die hieraus resultierenden Empfehlungen aber erst im nächsten Leitlinien-Update wiederfinden.
Folsäure: nicht supplementieren!
Die Einschätzung der Leitlinienautoren zu den immer wieder verbreiteten, in aller Regel ökonomisch motivierten Empfehlungen zur Mikronährstoff-Supplementation ist angesichts der Studienlage vollkommen zutreffend. Es gibt keine Beweise dafür, dass die Einnahme von Mikronährstoffen ohne diagnostizierten Mangel das Risiko für ein Kolorektalkarzinom (oder irgendeine andere Krebsart) reduzieren würde. Daher sollte die Einnahme dieser Supplemente im Rahmen der Primärprävention des kolorektalen Karzinoms auch nicht erfolgen.
Eine Sonderrolle nimmt hier die Folsäure ein. Dies ist der einzige Mikronährstoff, von dessen Einnahme aufgrund der höchstmöglichen Evidenz (Level of Evidence: 1a) sogar abgeraten wird. Diese Einschätzung beruht also zur Abwechslung einmal nicht auf reinen Beobachtungsstudien, sondern auf randomisiert-kontrollierten, prospektiven Untersuchungen.

Die Leitlinie konstatiert hier knapp, ein das KRK-Risiko reduzierender Effekt von Folsäure sei bislang nicht zweifelsfrei nachgewiesen worden. Allerdings ist die Metaanalyse, auf die sich die Leitlinie bezieht, bereits 13 Jahre alt (Sanjoaquin et al. 2005) – was in der Ernährungsmedizin eine halbe Ewigkeit ist. Der Hintergrund ist jedoch sehr interessant: So gibt es Studien, die darauf hinweisen, dass die überdurchschnittliche Folat-Zufuhr mit der Nahrung das KRK-Risiko reduziert, während die Einnahme von Supplementen das KRK-Risiko erhöht.
Unklar ist in diesem Zusammenhang auch, ob es bestimmte Menschen gibt (genetische Polymorphismen, Mikrobiom-Zusammensetzung), die von einer erhöhten Folsäure-Zufuhr profitieren könnten oder für die eine Supplementation risikoerhöhend wirken würde (Weißenborn et al. 2017). Folsäure-Supplemente sollten deshalb sicherheitshalber gar nicht eingenommen werden. Einziger vertretbarer Grund für die unspezifisch-präventive Einnahme synthetischer Folsäurepräparate ist die Supplementation bei Kinderwunsch bzw. in der Schwangerschaft zur Vermeidung kindlicher Fehlbildungen.
Andererseits sollte im Sinne der KRK-Risikoreduktion die Folatzufuhr mit der Nahrung erhöht werden. Und wie kann man das erreichen? Neben der geeigneten Lebensmittelauswahl (grünes Gemüse, Hülsenfrüchte, Vollkornprodukte) spielt die Zubereitung eine entscheidende Rolle: Während das Kochen in Wasser zu erheblichen Verlusten führt, ist in roh verzehrtem Gemüse das Folat in maximaler Konzentration vorhanden; auch beim Dünsten oder der Zubereitung im Backofen sind die Folatverluste vergleichsweise gering.
Fazit: Prävention eigentlich ganz einfach
Praktisch alle diskutierten Empfehlungen und Statements zur Prävention des kolorektalen Karzinoms sind im Konzept der Mediterranen Ernährung vereint (Erickson und Wawer 2015). Einzige Ausnahme ist der dabei vorgesehene Alkohol. Vermutlich wäre die mediterrane Ernährung in der Prävention noch viel wirksamer, wenn man gerade diese Komponente reduzieren würde. Aber wir wollen ja realistisch bleiben.
Insgesamt liegt der Fokus der Leitlinie zum Kolorektalkarzinom auf den innovativen Arzneimitteltherapien. Das ist angesichts der faktischen Bedeutung der Pharmakologie für die Therapie des Kolorektalkarzinoms durchaus angemessen. Man merkt aber leider deutlich, dass das Interesse für die ernährungsmedizinisch mögliche Prävention sehr gering ist – und das ist angesichts des präventiven Potenzials höchst bedauerlich. Am gewählten Studienmaterial (insbesondere zur antiinflammatorischen/mediterranen Ernährung und zu den Mikronährstoffen) wird sichtbar, dass die zusätzlichen Erkenntnisse der vergangenen Jahre kaum bis gar keinen Niederschlag in der Leitlinie gefunden haben. Hier gäbe es für ein Update Einiges zu tun.
- Ernaehrungsmedizin.blog jetzt auf Instagram! - 18. Dezember 2023
- Neue Studie: Adipositas als Risikofaktor für Darmkrebs stark unterschätzt - 9. Juni 2023
- Ernährungsstrategie der Bundesregierung: Gerecht, gesund und nachhaltig soll sie sein - 21. Dezember 2022


Hallo,
diese Thematik ist sehr wichtig bzgl. einer Darmkrebsvorsorge. Am besten sollte man einen Arzt kontaktieren. Vielen Dank für die Infos.
LG
Interessant, dass die Neuerkrankungsrate bei Darmkrebs rückläufig ist! Ich bin dennoch froh um die Möglichkeiten der Prävention. Zum Beispiel Darmkrebsvorsorge beim Arzt.
Vielen Dank für den Beitrag zur Darmkrebs-Prävention. Mein Onkel hatte vor kurzem eine Darmspiegelung wegen Krebsverdacht und möchte nun mehr für seine Darmgesundheit tun. Gut zu wissen, dass eine anti-inflammatorische Ernährung dazu beitragen kann, das Krebsrisiko zu senken.
Mein Schwiegervater ist leider an Darmkrebs gestorben. Da ist es hilfreich zu erfahren, dass die Darmspiegelung eine gute Präventionsmaßnahme ist. Ich hoffe, dass ich dafür einen passenden Spezialisten finde.